最近の研究によると、統合失調症治療に使われる強力な薬「クロザピン」は、肺炎や重度の消化器系合併症のリスクを増加させ、死亡率が高くなることが示されています。
クロザピンは、アメリカで「治療抵抗性統合失調症」の治療に承認されている唯一の薬です。統合失調症患者の5人に1人がこの治療抵抗性のタイプに該当します。しかし、1970年代には、使用者の2%に危険な白血球の減少が見られたため、世界市場から一時撤退しました。
その後、1989年にアメリカ食品医薬品局(FDA)の承認を受け、1990年からアメリカ国内で再び臨床的に利用可能となりました。
25年間にわたる患者データの包括的な分析によると、治療開始から20年以内に、クロザピンを服用している統合失調症患者の30%が肺炎を発症し、5%が腸閉塞を経験していました。
これらの合併症はこれまで報告されていたものよりも深刻で、死亡リスクの増加と関連していると研究者は指摘しています。
「クロザピンによる肺炎や腸閉塞は、かつての白血球減少と同じくらい深刻に受け止めるべきです」と、フィンランド分子医学研究所(FIMM)のユッカ・コスケラ博士はプレスリリースで述べています。
この研究は、アメリカ精神医学会のジャーナル『American Journal of Psychiatry』に最近発表されました。研究は、フィンランドの電子健康記録を追跡する「FinnGen」に登録された統合失調症患者2659人のデータに基づいています。
参加者のクロザピン使用期間は平均で8年以上でした。
クロザピンの統合失調症治療における役割
今回の研究では、25年間にわたり3万人以上の患者の電子健康記録を追跡し、特に統合失調症患者とクロザピン使用者に焦点を当てました。
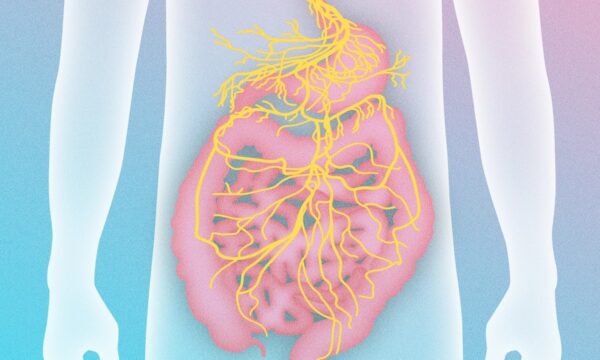
研究者たちは、クロザピン使用に関連するいくつかの深刻な副作用を確認しました。これには、腸閉塞(消化管が機能不全に陥る状態)、けいれん発作、肺炎、および他の呼吸器感染症が含まれています。
さらに、クロザピンは低白血球、2型糖尿病、頻脈(心拍数の急激な増加)とも関連があることが分かりました。これらの副作用の原因はまだ明確ではありません。
精神科医のピーター・ブレギン博士によれば、白血球の減少は免疫抑制と関係がある可能性があるといいます。彼は、クロザピンは他の薬よりも症状を抑える効果があるものの、統合失調症患者が抱える根本的な問題には対応しておらず、あくまで症状を管理しやすくしているに過ぎないと主張しています。
この薬は、脳内のドーパミンとセロトニンの放出に影響を与えることで効果を発揮します。精神科医は、クロザピンが自殺衝動の軽減や認知機能の改善、気分の向上に役立つため、処方することがあります。
「しかし、クロザピンの使用は、命に関わる副作用(ADE)のリスクによって制限されており、クロザピンは第三選択薬としての位置付けに留まっています」と、フィンランドの研究者たちは指摘しています。
クロザピンは肝臓で代謝されますが、代謝に影響を与える遺伝的変異を持つ人は、副作用を経験する可能性が高くなります。
高濃度のクロザピンやその代謝産物は、けいれん、鎮静効果、唾液の過剰分泌と関連があることが、研究で明らかになっています。研究によれば、クロザピン使用者の70%が、治療中に少なくとも1つの副作用を経験していました。
特に研究者たちは、肺炎と腸閉塞との関連を強調しており、これらの症状はクロザピン使用開始から数年後に発症することがあります。これらの状態は、死亡リスクの増加とも強く関連しています。
腸閉塞を発症したクロザピン使用者は、死亡リスクが4倍以上に増加し、肺炎を発症した場合は死亡率が3倍に上昇しました。
研究の共同執筆者であるフィンランド分子医学研究所(FIMM)の研究医、ユウリア・パルタネン博士は、追跡期間が長かったことで、クロザピンの副作用をより正確に評価できたと述べています。
「これまでの研究は、薬の使用開始後すぐに現れる副作用を主に特定していました」と彼女は説明しています。
この研究は、ヘルシンキ大学の人口健康博士プログラム、フィンランド医療財団、スウェーデン医学研究協会、フィンランド科学アカデミー、および複雑な病気遺伝学のフィンランド科学アカデミーセンターなど、複数の機関から資金提供を受けて行われました。
(翻訳編集 華山律)

















 ご友人は無料で閲覧できます
ご友人は無料で閲覧できます Line
Line Telegram
Telegram



ご利用上の不明点は ヘルプセンター にお問い合わせください。